





Raynaud-Syndrom
Allgemeine Charakteristik
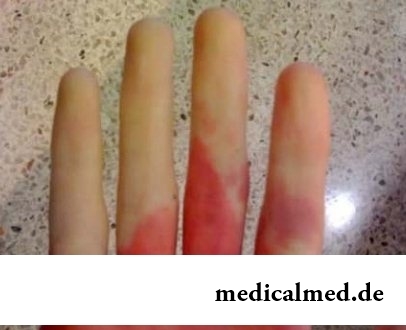
Das Raynaud-Syndrom oder das Phänomen Raynaud – eine der seltenen Gefäßerkrankungen der Gliedmaßen. Es handelt sich um eine vasospastische (spontane) Verkrampfung der Gefäßwände. Infolge dieser Krämpfe bildet sich im betroffenen Bereich ein ausgebluteter Gewebestau, die Ischämie. Ein langdauernder Vasospasmus führt zur Veränderung der Hautfarbe der Gliedmaßen – einem der Hauptsymptome des Raynaud-Syndroms.
Das Raynaud-Syndrom wird in der Regel an den Füßen oder Händen lokalisiert. Die Gefäßveränderungen verlaufen gewöhnlich beidseitig und symmetrisch. Zu den Risikofaktoren, die das Syndrom auslösen, gehören häufige Unterkühlung (insbesondere der unteren Gliedmaßen), Traumata, systematische intensive Belastung sowie endokrine Störungen und schwere psychogene Stressfaktoren. Das Syndrom tritt bei Frauen bis zum 40. Lebensjahr häufiger auf. Die Erkrankung betrifft nicht selten Menschen, die an Migräne leiden.
Das Raynaud-Syndrom ist vom Raynaud-Krankheitsbild zu unterscheiden. Ein Vasospasmus der Gliedmaßen vor dem Hintergrund langdauernder Sklerodermie und anderer Pathologien des Bindegewebes wird als Syndrom bezeichnet. Es unterscheidet sich von der klassischen Raynaud-Krankheit durch die spätere Manifestation der Symptome, die Asymmetrie der Gefäßkrämpfe sowie den obligatorischen kombinierten Verlauf mit anderen Gefäßerkrankungen oder Autoimmunerkrankungen.
Symptome des Raynaud-Syndroms
Bei der Entwicklung des Raynaud-Syndroms werden üblicherweise drei Stadien mit charakteristischen Merkmalen unterschieden. Zu den Symptomen des ersten Stadiums gehört eine wesentliche Erhöhung des Gefäßtonus. Dieser Hypertonus führt zu einem kurzzeitigen Krampf der Gefäße, zu einer Blässe der Hautdecken sowie zu heftigem Schmerz – weiteren wichtigen Symptomen dieses Stadiums. Nach der kurzzeitigen Attacke lässt der Schmerz nach und die Farbe der Gliedmaßen wird wiederhergestellt.
Im zweiten Stadium des Raynaud-Syndroms schließen sich an die Symptome des ersten Stadiums eine deutlich ausgeprägte Zyanose, eine Marmorfärbung der Haut sowie eine Schwellung der Gliedmaßen an. Dieses Krankheitsstadium wird zudem von intensivem Schmerz während der Attacke begleitet. Die beiden ersten Stadien können bis zu 3–5 Jahre andauern.
Das dritte Stadium des Raynaud-Syndroms ist durch nekrotische Bereiche an den Gliedmaßen gekennzeichnet. Aufgrund der gestörten Blutversorgung heilen Wunden in diesem Bereich schlecht, sodass das Einsetzen einer Sekundärinfektion sowie die Entwicklung einer Sepsis möglich sind.
Die Diagnostik des Raynaud-Syndroms.
Zur Diagnosestellung der Raynaud-Krankheit werden folgende Kriterien herangezogen:
- Das Ausmaß der Durchblutungsstörung in den Extremitäten.
- Die Symmetrie der betroffenen Bereiche mit Angiospasmen
- Das Vorliegen weiterer venöser Erkrankungen
- Die Dauer des Symptomverlaufs bei der Raynaud-Krankheit beträgt mindestens zwei Jahre.
Während der Diagnostik der Raynaud-Krankheit wird eine Kapillarmikroskopie des Nagelbetts durchgeführt. Diese Untersuchung ermöglicht die Visualisierung und das Studium der funktionellen sowie strukturellen Veränderungen in den Gefäßen der Gliedmaßen.
Eine weitere Etappe der Diagnostik bei der Raynaud-Krankheit sind Kälte-Drucktests zur Beurteilung des Zustands der Gliedmaßen nach ihrem Eintauchen in Wasser bei einer Temperatur von 10 °C für 2 bis 3 Minuten.
Die Differentialdiagnostik der Raynaud-Krankheit schließt neben 70 autoimmunologischen und venösen Erkrankungen aus, die vom Raynaud-Syndrom begleitet werden können.
Die Behandlung des Raynaud-Syndroms

Bei der Diagnose eines Raynaud-Syndroms liegt der therapeutische Schwerpunkt auf der Behandlung der Grunderkrankung. Die Therapie des Syndroms selbst erfolgt hingegen anders: Sie zielt darauf ab, die Symptome zu lindern und die Auslöser für die Attacken zu vermeiden.
Im ersten Stadium wird das Raynaud-Syndrom vorwiegend konservativ behandelt. Angioskasmen lassen sich durch warme Bäder, Umschläge sowie Massage des betroffenen Bereichs der Gliedmaßen leicht lindern. Die medikamentöse Therapie umfasst die Gabe von Vasodilatatoren. Dem Patienten wird empfohlen, Unterkühlung und Traumatisierungen der Extremitäten zu vermeiden und sich nicht aufzuregen.
In Stadien mit Geschwüren und Nekrosen des Gewebes erfolgt eine lokale Therapie. Die medikamentöse Behandlung kann über mehrere Jahre andauern, wenn die Attacken der Angioskasmen nicht ausreichend durch Vasodilatatoren kontrolliert werden können.
In diesem Fall wird eine chirurgische Behandlung – die Sympathektomie – empfohlen. Sie besteht in der Unterbrechung oder Entfernung der sympathischen Nervenfasern, die für die Gefäßkrämpfe verantwortlich sind. Die am wenigsten invasive Form ist die endoskopische Sympathektomie. Während des Eingriffs unter Vollnarkose werden Clips auf den Grenzstrang im Bereich von Brust oder Hals platziert.
Als Hilfsmethode dient die Plasmapherese zur Entfernung aus dem Blut des Patienten aller schädlichen toxischen und metabolischen Komponenten.
Die Mehrheit der Frauen empfindet mehr Vergnügen bei der Betrachtung ihres eigenen Körpers im Spiegel als beim Geschlechtsverkehr, was sie motiviert, nach Harmonie zu streben.

Die Stabilität des hormonellen Hintergrunds ist eine der wichtigsten Voraussetzungen für die Erhaltung der Frauengesundheit. Das endokrine System spielt dabei eine zentrale Rolle.
Rubrik: Artikel zur Gesundheit
Nicht jeder von uns ist gegen das schwere Leiden naher Angehöriger versichert. Es kommt vor, dass Familienmitglieder zu Bettlägerigen werden und in diesem Zustand verbleiben. Dies unterdrückt sowohl den Betroffenen als auch alle anderen bis zum Äußersten.
Rubrik: Artikel zur Gesundheit
Die Kleschtschewoj-Enzephalitis ist eine der gefährlichsten Viruserkrankungen, deren Erreger durch blutsaugende Insekten auf den Menschen übertragen werden. Es handelt sich um kleine blutsaugende Insekten, die in weiten Gebieten unseres Landes vorkommen. Ein Mensch, der von einer Zecke gebissen wurde, kann sich zudem an Ehrlichiose, Bartonellose, Babesiose, Mykoplasmose und Lajma-Krankheit anstecken. Wie bei der Enzephalitis betreffen diese Erkrankungen das Zentralnervensystem, und da es keine spezifische virustötende Therapie gibt, ist die Prognose sehr düster.
Rubrik: Artikel zur Gesundheit
Herz- und Gefäßerkrankungen führen zu einer Störung der Blutversorgung von Organen und Geweben, was Funktionsstörungen in ihnen nach sich zieht.
Rubrik: Artikel zur Gesundheit
Die Rolle des Immunsystems bei Kindern ist unschätzbar. Immunglobuline, die vom Immunsystem produziert werden, schützen das Kind vor Krankheiten, die aufgrund eines noch nicht vollständig ausgereiften Organismus Stressfaktoren darstellen und zu zahlreichen Komplikationen sowie Entwicklungsverzögerungen führen können.
Abteilung: Artikel über Gesundheit
Die Raynaud-Krankheit (Raynaud-Syndrom) ist eine Störung der Blutversorgung, bei der die Gefäße in den Fingern und Zehen auf Kälte oder emotionale Belastung übermäßig verkrampfen. Dies führt zu einem typischen Farbwechsel der Haut von blass bis blau und zurück ins Rote sowie zu Taubheitsgefühlen.
Abteilung: Artikel über Gesundheit
Viele von uns haben wahrscheinlich mehrmals bemerkt, dass das Gehirn unter geistigen Belastungen reagiert.
Abteilung: Artikel über Gesundheit
Ein guter Appetit galt stets als Merkmal einer guten Gesundheit. Die korrekte Funktion des Mechanismus, der auf die Bedürfnisse nach Nährstoffen und das Bedürfnis nach Genuss im Prozess ihrer Befriedigung antwortet, zeugt davon, dass der Organismus ohne Störungen funktioniert.
Abteilung: Artikel über Gesundheit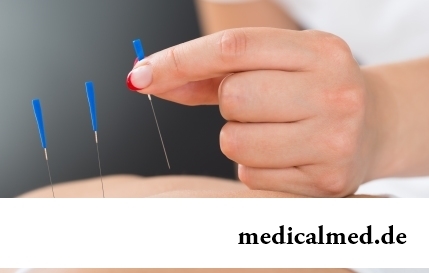
Die Methodik der Akupunktur (Igloreflexotherapie) wird seit über drei Jahrtausenden therapeutisch eingesetzt. In den meisten entwickelten Ländern ist sie als Teil der Schulmedizin weit verbreitet und anerkannt. Die Wirkung der feinen Nadeln auf die sogenannten Akupunkturpunkte trägt zur Normalisierung des Stoffwechsels und des hormonellen Hintergrunds bei, aktiviert die körpereigenen Abwehrkräfte und bewirkt eine schmerzstillende sowie entzündungshemmende Wirkung; zudem stabilisiert sie den psychischen Zustand.
Abteilung: Artikel über Gesundheit
Das menschliche Gehirn wird seit über hundert Jahren erforscht. Dennoch nimmt die Anzahl der damit verbundenen Rätsel schneller zu, als dies einschätzbar ist.
Die Rubrik: Artikel zur Gesundheit
Ob früh oder spät – das Haar verändert sich bei allen. Viele Menschen bemühen sich, diese Veränderungen zu verbergen; sie geben die natürliche Farbe des Haares durch Färbung zurück oder tauschen sie radikal gegen eine ganz neue Stilrichtung aus. Allen ist bekannt, dass graues Haar ein Merkmal alternden Gewebes ist.
Die Rubrik: Artikel zur Gesundheit
„Alle Krankheiten von den Nerven" – in diesem Spruch liegt ein großer Kern der Wahrheit, sagen die Ärzte. Ständiger Stress führt zur Schwächung der Abwehrkräfte des Organismus und macht ihn für eine Vielzahl von Erkrankungen anfällig. Falsch ist die Annahme, dass Stress ausschließlich ein Problem der Gegenwart sei. Das Leben der Menschen war sowohl vor hundert als auch vor tausend Jahren ebenso reich an Problemen; daher wurde die Notwendigkeit der Entspannung bereits in altertümlichen Zeiten – einigen Methoden vor über tausenden Jahren – verstanden. Dem Menschen ist das Wissen notwendig, wie man diese Schwächung durch dieses Wissen abmildern kann.
Die Rubrik: Artikel zur Gesundheit
Frauen leiden nicht selten an Größenkomplexen ihrer Brüste. Es ist bemerkenswert, dass dies eine Hauptursache darstellt...
Die Rubrik: Artikel zur Gesundheit
Die Anwendung von Arzneipflanzen in der Therapie ist heute aktueller als je zuvor. Präparate aus heilsamen Kräutern können moderne synthetische Medikamente nicht vollständig ersetzen; ihre Nutzung stellt jedoch häufig eine ernstzunehmende Unterstützung bei der Linderung dar.
Die Rubrik: Artikel zur Gesundheit
Laufen ist eine der verfügbaren und ergebnisreichen Methoden zur Heilung des Organismus. Da man von seinem erstaunlichen Nutzen weiß, haben wir alle schon einmal versucht, selbst zu laufen, doch nur wenige praktizieren dies regelmäßig. Obwohl es beim Jogging scheinen mag (es gibt einen leichten Gesundheitslauf), ist das nichts Kompliziertes; Anfänger machen jedoch oft Fehler, die zum vollständigen Abbruch des Trainings führen. Wir betrachten zehn segensreiche Ratschläge für Neulinge, die ihnen erlauben werden, regelmäßig zu laufen...
Die Abteilung: Artikel über Gesundheit
Der Name dieser Erkrankung spiegelt den Grund des Problems genau wider: Sie besteht im Blutdruckverschluss des BH-Trägers auf eine bestimmte Zone...
Die Abteilung: Artikel über Gesundheit
Neben 30 weiteren Erkrankungen sind bekannte Infektionen bekannt, die sexuell übertragen werden. Auf die weitverbreitete Ausbreitung dieser Leiden tragen zweifache Faktoren außerordentlich bei: Zum einen wissen die Mehrheit der Menschen über geschlechtsübertragbare Krankheiten sehr wenig...
Die Abteilung: Artikel über Gesundheit
Die Erkältung – ein jedem bekannter Zustand, der von Schnupfen, Husten, hohem Fieber und Halsbeschwerden begleitet wird. Oft ist das Erste, was wir tun, in der Hoffnung auf eine schnelle Genesung: die Einnahme medikamentöser Mittel, die nicht immer unschädlich sind; es ist jedoch einfacher, mit Hilfe natürlicher Mittel die Symptome der Krankheit zu lindern. Diese entfernen nicht nur die Beschwerden, sondern bereichern auch den geschwächten Organismus mit nützlichen Substanzen. Wir stellen Ihnen 8 Getränke vor, die erfolgreich eingesetzt werden können...
Die Abteilung: Artikel über Gesundheit
Mediziner strebten stets danach, grundlegende Erklärungen für medizinische Probleme zu finden. Ihre Theorien bildeten die Basis für moderne Methoden...
Die Abteilung: Artikel über Gesundheit
Radiologische Untersuchungsmethoden werden seit über hundert Jahren in der Medizin eingesetzt; durch sie wurden Millionen von Leben gerettet. Für viele Fälle ist eine genaue Diagnose des Zustands von Organen und Gewebe ohne Röntgengerät unmöglich.
Abteilung: Artikel zur Gesundheit
Der Bierkonsum in unserem Land ist sehr hoch. Nach Statistiken trinken statistisch durchschnittliche Russen (einschließlich Frauen und Kinder) pro Jahr über 60 Liter dieses Getränks. Dies ist weniger als in Tschechien oder Deutschland, doch die Zahl bleibt dennoch beeindruckend. Es gibt hier nichts zu feiern: Trotz Versicherungen der Produzenten, dass Bier absolut harmlos sei, dürfen die Folgen eines exzessiven Konsums keinesfalls positiv bewertet werden. Nur das Spektrum negativer Auswirkungen, die populär sind...
Abteilung: Artikel zur Gesundheit
Mit einem strahlenden Hollywood-Lächeln zu prahlen kann bei weitem jeder. Selbst beim Menschen, der regelmäßig den Zahnarzt besucht und...
Abteilung: Artikel zur Gesundheit
Welche Eigenschaften kennzeichnen sie? Sie ist schön, zart, leidenschaftlich und gleichzeitig windig, heftig sowie nervös. Was noch mehr auffällt: Die Frau verfügt über diese gegensätzlichen Qualitäten zugleich. Doch ihre Stimmung kann sich plötzlich völlig ändern – am Morgen...
Abteilung: Artikel zur Gesundheit
Die Muttermilch gilt als das beste Nahrungsmittel für den Neugeborenen. Es handelt sich um ein einzigartiges natürliches Produkt, das den optimalen Nährstoffmix enthält; so entwickelt sich das Kleinkind ideal und wird vor schädlichen Umweltfaktoren besonders gut geschützt. Leider verläuft die Stillzeit nicht immer reibungslos. Manchmal beginnt das Kind, an der Brust zu beißen, wodurch die Mutter erhebliche Unbequemlichkeiten erleidet. Einige Frauen...
Abteilung: Artikel zur Gesundheit
Der menschliche Körper besteht zu etwa 60 % aus Wasser. Für das normale Funktionieren des Organismus ist die Aufrechterhaltung dieses Flüssigkeitshaushalts daher von entscheidender Bedeutung...
Abteilung: Artikel zur Gesundheit
Die heilsame Wirkung thermaler Quellen ist seit langem bekannt. Die Therapie mit natürlichen Wässern zählt zu den ältesten Methoden zur Linderung verschiedenster Erkrankungen. Dazu gehören Bäder, Umschläge, Einreibungen sowie Inhalationen in Kombination mit der oralen Aufnahme des Wassers...
Abteilung: Artikel zur Gesundheit

